Primary and secondary cardiovascular prevention: use of ASA in General Practice
Parole chiave: aderenza, ASA, prevenzione cardiovascolare.
Key words: adherence, ASA, cardiovascular prevention.
Background
L'acido acetilsalicilico (ASA) a basso dosaggio è uno dei farmaci fondamentali nella strategia di prevenzione cardiovascolare (CV) rappresentando una delle terapie più efficaci e consolidate per ridurre gli eventi aterotrombotici. Nell'ambito della prevenzione CV secondaria, l'efficacia dell'ASA è ben documentata: l'assunzione continuativa diminuisce di circa un quarto il rischio di eventi CV maggiori nei pazienti con una storia di infarto, ictus o malattia coronarica stabile1, e la sua interruzione è associata a un aumento significativo, superiore al 30%, del rischio di recidiva2,3.
Tuttavia, gli studi condotti in Medicina Generale evidenziano un problema non trascurabile di sottoutilizzo: solo poco più della metà dei pazienti con precedenti eventi CV assume ASA in modo continuativo, con una chiara tendenza alla diminuzione dell'aderenza nei cinque anni (soltanto il 7-9% mantiene il trattamento in questo arco temporale) successivi all'evento acuto4. L'uso intermittente o la sospensione non necessaria espongono quindi i pazienti a un rischio evitabile di complicanze CV5.
L'impatto dell'impiego e soprattutto dell'aderenza ad ASA emerge anche in prevenzione primaria, dove l'indicazione all'ASA si rivolge a soggetti ad alto rischio CV secondo le carte del Progetto CUORE6,7, come riportato nel documento SIMG-FADOI-AMD e nelle raccomandazioni nazionali. Nonostante il potenziale beneficio nei soggetti ad alto rischio, solo il 15% dei pazienti eleggibili riceve almeno una prescrizione nel setting della Medicina Generale italiana5. Queste informazioni risalgono tuttavia a più di 10 anni fa. Gli strumenti nazionali – come le carte del rischio CUORE6,7 e le raccomandazioni sulla gestione dei fattori modificabili – sottolineano come l'intervento farmacologico, incluso l'ASA, debba essere parte di una strategia integrata che comprenda stili di vita appropriati, controllo pressorio, lipidico e metabolico. In questo contesto, aderenza e persistenza terapeutica diventano elementi centrali, poiché l'efficacia dell'ASA nel prevenire eventi cardio- e cerebrovascolari, una volta che il medico ha valutato attentamente il rapporto rischio/beneficio della terapia – in particolare in prevenzione primaria dove le evidenze sono numericamente inferiori rispetto al rischio CV secondario – dipende fortemente dalla continuità di assunzione8.
Produrre una reportistica più attuale sull'uso dell'ASA nelle cure primarie può rinnovare dunque l'attenzione su questa tematica che, negli ultimi anni, è stata scarsamente oggetto di dibattito.
Obiettivi e metodi
Al fine di fornire un aggiornamento quantitativo sull'impiego di ASA nelle cure primarie relativo ad un periodo più recente ed a seguito della pubblicazione di linee guida internazionali aggiornate sulla prevenzione CV (ESC)9, è stato considerato un osservatorio epidemiologico formato da indicatori di performance assistenziale a disposizione di un network di MMG che utilizzano lo stesso strumento di Population Health Management (PHM). Quest'ultimo è costituito da un software che quantifica gli indicatori suddetti e restituisce reportistiche aggregate che il singolo medico condivide con i colleghi del network al fine di visionare osservatori epidemiologici di varia tipologia.
Nel dettaglio, vengono qui riportati gli indicatori che quantificano:
- la popolazione da 39 a 69 anni, a rischio CV alto (> 20% a 10 anni) in prevenzione primaria, ossia priva di eventi cardio e cerebrovascolari maggiori in anamnesi;
- la popolazione che, con questo profilo di rischio è trattata con ASA;
- la popolazione a rischio CV secondario, ossia con presenza di eventi cardio e cerebrovascolari maggiori in anamnesi in trattamento con ASA.
Inoltre, tra i pazienti trattati con ASA, sia in prevenzione primaria che secondaria, sono stati anche valutati i livelli di aderenza al farmaco utilizzando come proxy la prescrizione di almeno 10 pezzi per anno pari alla copertura di circa 10 mesi.
L'osservatorio epidemiologico riporta i dati dal 2021 al 2025 laddove, per gli indicatori in questione, tutte le diagnosi ed il calcolo dello score CUORE si basavano su tutto il periodo precedente il primo gennaio di ciascun anno, mentre la terapia nel solo anno solare in esame (es. al 31 dicembre 2025) prendendo come riferimento la popolazione attiva (in vita e correntemente in carico al network assistenziale) a fine anno.
Risultati
In Figura 1 sono riportati i trend degli indicatori in analisi. Nel 2025, il numero di assistiti senza eventi CV ma ad alto rischio (indicatore 1) è pari a 4.802 su 174.133 assistiti valutati, corrispondente a una prevalenza di casi del 2,76% (IC 95%: 2,68–2,83). Tale valore evidenzia una progressiva riduzione (fino a 11,3%) negli ultimi 5 anni, rispetto al 3,13% (IC 95%: 3,04–3,21) osservato nel 2021.
Per quanto riguarda il trattamento con ASA in prevenzione primaria (indicatore 2), nel 2025 risultano 1.040 pazienti trattati su 4.802 soggetti ad alto rischio, pari al 21,66% (IC 95%: 20,49–22,82). Il trend mostra una sostanziale stabilità tra il 2021 e il 2023, seguita da una riduzione nel biennio 2024–2025.
In prevenzione secondaria (indicatore 3), nel 2025 risultano 133.190 pazienti trattati su 273.326 con evento CV documentato, corrispondenti al 48,73% (IC 95%: 48,54–48,92). L'andamento temporale evidenzia un incremento progressivo fino al 2024, seguito da una lieve flessione nell'ultimo anno.
Relativamente all'aderenza al trattamento, in prevenzione primaria (indicatore 4a) si osservano 43 pazienti aderenti su 843 in trattamento, pari al 5,1% (IC 95%: 3,62–6,59). In prevenzione secondaria (indicatore 4b), i pazienti aderenti sono 5.038 su 105.943 in trattamento, corrispondenti al 4,76% (IC 95%: 4,63–4,88). In entrambi i casi, i livelli di aderenza risultano molto bassi, con un andamento variabile nel tempo e senza evidenza né di calo né di aumento strutturato.
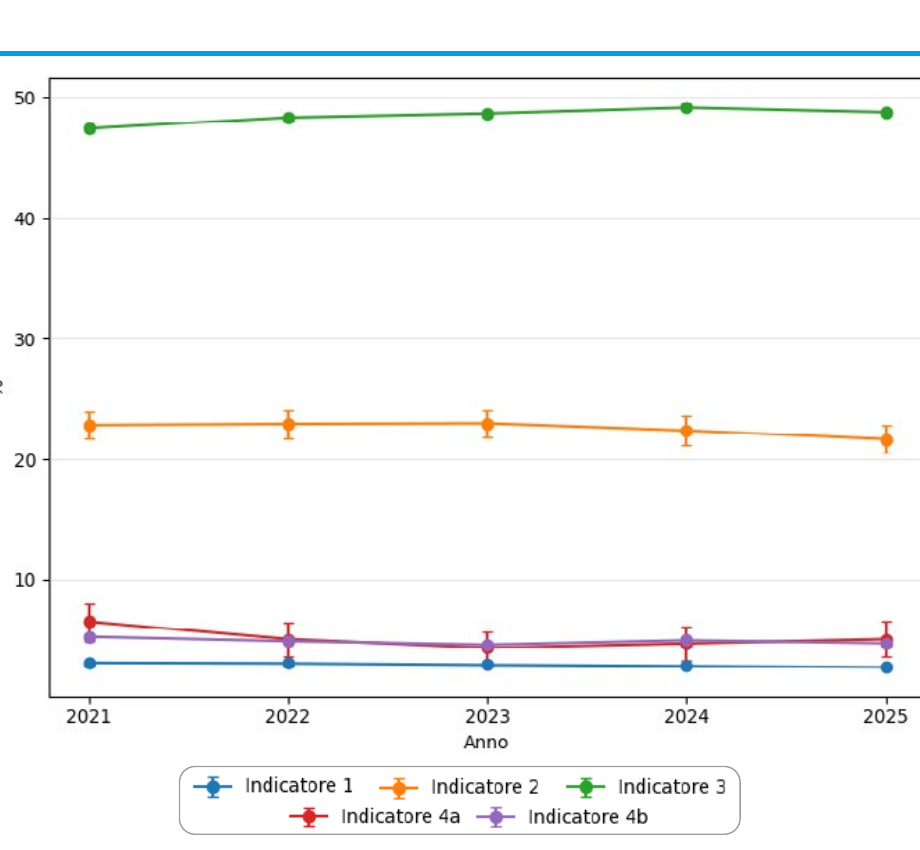
- Indicatore 1: prevalenza di assistiti 39–69 anni senza eventi CV pregressi, con rischio CV a 10 anni > 20% secondo algoritmo CUORE.
- Indicatore 2: tasso di trattamento con ASA a basse dosi nei soggetti ad alto rischio CV in prevenzione primaria.
- Indicatore 3: tasso di trattamento con ASA a basse dosi nei soggetti con pregresso evento CV maggiore (prevenzione secondaria).
- Indicatore 4a: aderenza al trattamento con ASA in prevenzione CV primaria, definita come prescrizione di almeno 10 confezioni nei 12 mesi tra i soggetti con almeno una prescrizione nei primi 3 mesi del periodo osservazionale.
- Indicatore 4b: aderenza al trattamento con ASA in prevenzione CV secondaria, definita con il medesimo criterio.

Discussione
I risultati osservati confermano un quadro di sottoutilizzo e scarsa aderenza all'ASA, come antiaggregante piastrinico, sia in prevenzione CV primaria che secondaria nel setting delle cure primarie. Questo dato, in generale, è coerente con quanto riportato in letteratura e che, peraltro, non mostra cambiamenti nel corso degli anni in analisi. In prevenzione secondaria, nonostante l'evidenza consolidata di efficacia dell'ASA nella riduzione degli eventi CV maggiori, il tasso di trattamento inferiore al 50% evidenzia una rilevante distanza rispetto alle note evidenze di efficacia10. Inoltre, dato che la sospensione o l'utilizzo discontinuo della terapia è associata a un aumento significativo del rischio di eventi2, il dato di aderenza osservato diventa particolarmente critico. Anche in prevenzione primaria emerge un impiego limitato, con solo il 21,7% dei soggetti ad alto rischio trattati, in linea con precedenti evidenze italiane che riportano valori intorno al 15% nei pazienti eleggibili. Il lieve aumento è probabilmente dovuto ad un effetto di coorte long-survival che "trascina" il sottogruppo con più fattori di rischio a mantenere l'impiego di ASA a cui si aggiungono i nuovi utilizzatori.
Rilevante è anche il dato di aderenza estremamente basso, inferiore al 6% sia in prevenzione primaria che secondaria. Questo risultato è coerente con quanto riportato nella real-world evidence, che documenta una riduzione progressiva della persistenza terapeutica nei primi anni successivi all'evento CV2. Come evidenziato, l'efficacia dell'ASA è strettamente dipendente dalla continuità di assunzione e la scarsa aderenza rappresenta uno dei principali determinanti di eventi evitabili. Dal punto di vista interpretativo, la ridotta aderenza all'ASA, rivelata dal nostro osservatorio epidemiologico, non può essere completamente attribuibile al solo profilo di sicurezza del farmaco.
È infatti noto che l'assunzione di ASA è associata ad un aumento del rischio di eventi emorragici, in particolare sanguinamento gastrointestinale maggiore e intracranico. Tuttavia, le stime assolute di rischio riportate in letteratura suggeriscono un impatto relativamente contenuto a livello di popolazione: ad esempio, nelle meta-analisi dei trial di prevenzione primaria, il rischio di sanguinamento maggiore aumenta di circa 1–2 eventi ogni 1.000 pazienti/anno11, mentre il rischio di emorragia intracranica è nell'ordine di circa 2 casi aggiuntivi per 1.000 soggetti trattati12.
Analogamente, nello studio ASPREE, l'incremento di emorragie maggiori osservato con ASA corrisponde a circa 2–3 eventi per 1.000 persone/anno13. Alla luce di queste evidenze, appare improbabile che il solo rischio emorragico, pur clinicamente rilevante, possa giustificare livelli di aderenza estremamente bassi come quelli osservati (≈ 5%). Piuttosto, è verosimile che la scarsa persistenza terapeutica sia il risultato di una combinazione multifattoriale di determinanti, ampiamente documentati nella letteratura sull'aderenza ai farmaci CV. Diversi studi hanno evidenziato come fattori legati al paziente, alla percezione del rischio e al contesto clinico influenzino significativamente l'aderenza. In particolare, la bassa percezione del beneficio in prevenzione primaria può rappresentare un aspetto non trascurabile1. Anche i sintomi lievi ma frequenti, come dispepsia o discomfort gastrico, non necessariamente attribuibili all'ASA e pur non configurando eventi avversi maggiori, possono indurre sospensioni spontanee o intermittenti della terapia, contribuendo a una riduzione dell'aderenza reale.
A ciò si aggiungono fattori comportamentali e socio-demografici, come età avanzata, politerapia e complessità del regime terapeutico, che sono associati ad un calo della persistenza14. Un ruolo rilevante è inoltre giocato dalla qualità della comunicazione medico-paziente e dalla decisione condivisa: una scarsa comprensione del razionale terapeutico e dei benefici attesi può favorire l'interruzione precoce del trattamento15. Non è infine da escludere che la bassa aderenza in prevenzione secondaria, che potrebbe apparire il risultato meno atteso, sia anche da ascriversi all'impiego frequente di altre terapie di secondo livello per la gestione del rischio CV.
Esiste inoltre una coorte formata dalla popolazione più anziana (i.e. sopra i 70 anni) per la quale, essendo non direttamente applicabile l'algoritmo CUORE in relazione al limite d'età, il beneficio potenziale del trattamento con ASA si basa sulle caratteristiche individuali dei pazienti.
Nel complesso, questi risultati suggeriscono come il basso utilizzo di ASA e la bassa aderenza osservata nel network rifletta una più ampia criticità nella gestione della prevenzione CV, in cui percezione del rischio, complessità terapeutica e supporto clinico possono giocare un ruolo determinante.
Bibliografia
1. Collins R, et al. Aspirin in the primary and secondary prevention of vascular disease: collaborative meta-analysis of individual participant data from randomised trials. The Lancet 2009;373:1849-60.
2. Donfrancesco C, et al. Trends of overweight, obesity and anthropometric measurements among the adult population in Italy: The CUORE Project health examination surveys 1998, 2008, and 2018. PLoS ONE 2022;17.
3. Filippi A, et al. A national survey on aspirin patterns of use and persistence in community outpatients in Italy. Eur J Cardiovasc Prev Rehabil 2011;18:695-703.
4. García Rodríguez LA, et al. Discontinuation of low dose aspirin and risk of myocardial infarction: case-control study in UK primary care. BMJ 2011;343:7816.
5. Guirguis-Blake JM, et al. Aspirin use to prevent cardiovascular disease and colorectal cancer: updated evidence report and systematic review for the US Preventive Services Task Force. JAMA 2022;327:1585-97.
6. Halvorsen S, et al. Aspirin therapy in primary cardiovascular disease prevention: a position paper of the European Society of Cardiology working group on thrombosis. JACC 2014;64:319-27.
7. Kardas P, et al. Determinants of patient adherence: a review of systematic reviews. Front Pharmacol 2013;4.
8. Mach F, et al. 2025 Focused update of the 2019 ESC/EAS guidelines for the management of dyslipidaemias: developed by the task force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS). Eur Heart J 2025.
9. Martín Merino E, et al. Effect of baseline gastrointestinal risk and use of proton pump inhibitors on frequency of discontinuation of aspirin for secondary cardiovascular prevention in United Kingdom primary care. Am J Cardiol 2013;112:1075-82.
10. McNeil JJ, et al. Effect of aspirin on all-cause mortality in the healthy elderly. NEJM 2018;379:1519-28.
11. Nieuwlaat R, et al. Interventions for enhancing medication adherence. Cochrane Database Syst Rev 2014;11.
12. Palmieri L, et al. Evaluation of the global cardiovascular absolute risk: the Progetto CUORE individual score. Ann ISS 2004;40:393-399.
13. Brignoli O, et al. Position paper SIMG-FADOI-AMD sull'utilizzo di ASA a basse dosi in prevenzione cardiovascolare. Rivista SIMG 2016;3.
14. Sundström J, et al. Low-dose aspirin discontinuation and risk of cardiovascular events: a Swedish nationwide, population-based cohort study. Circulation 2017;136:1183-92.
15. Zheng SL, et al. Association of aspirin use for primary prevention with cardiovascular events and bleeding events: a systematic review and meta-analysis. JAMA 2019;321:277-87.