|
Gerardo Medea, Damiano Parretti
Premessa e Razionale
Le dislipidemie familiari sono malattie su base genetica a carattere autosomico (recessivo, dominante o co-dominante a seconda della malattia) caratterizzate da elevati livelli di alcune frazioni lipidiche del sangue e da una grave e precoce insorgenza di malattia coronarica. Ad oggi non sono presenti criteri internazionali consolidati per la diagnosi molecolare di alcune delle forme familiari, pertanto vengono utilizzati algoritmi diagnostici che si basano sulla combinazione di criteri biochimici, clinici ed anamnestici. Le dislipidemie familiari sono caratterizzate da un elevato rischio per coloro che ne sono affetti e necessitano quindi di essere identificate il più precocemente possibile in modo da poter istituire trattamenti preventivi efficaci. Da questo punto di vista le dislipidemie familiari, l’ipercolesterolemia familiare (IF) o in inglese “Familial Hypercholesterolaemia” (FH) rappresenta una condizione ad altissimo RCV poiché è una frequente causa genetica di malattia coronarica precoce (infarto del miocardio e angina pectoris), a causa dell’esposizione per tutta la durata della vita ad elevati livelli di colesterolo LDL (low-density lipoprotein) (1, 2). Se non trattati, gli uomini e le donne con FH eterozigote con livelli di colesterolo di 8-15 mmol/L (310-580 mg/dL) sviluppano CHD rispettivamente prima dei 55 e dei 60 anni, mentre gli omozigoti con livelli di colesterolo di 12-30 mmol/L (460-1160 mg/dL) sviluppano CHD in età giovanile, e, se non vengono sottoposti a terapia, muoiono prima dei 20 anni. Tuttavia, una volta diagnosticati, gli eterozigoti possono essere efficacemente trattati con farmaci ipo-colesterolemizzanti per attenuare lo sviluppo di aterosclerosi e prevenire la CHD. Infatti, se gli individui con FH eterozigoti sono diagnosticati relativamente presto nella vita e sono efficacemente trattati con statine, il loro rischio di infarto miocardico si avvicina a quello della popolazione generale (3).
Si ritiene generalmente che tra i soggetti di razza bianca vi sia una prevalenza di FH eterozigote pari a 1/500 e di FH omozigote pari a 1/1.000.000 (1, 2); tuttavia, questi individui nella maggior parte dei Paesi non vengono diagnosticati (4). Inoltre, questa prevalenza stimata teoricamente rappresenta probabilmente una sottostima, in quanto si basa sui tassi di prevalenza in campioni di pazienti ricoverati in ospedale e su registri di patologia, ed è influenzata dalla morte precoce nei pazienti con FH. Molti individui e famiglie con FH non sono identificati anche perché se affetti da CHD vengono considerati parte dell’enorme numero di persone con CHD, e di conseguenza sono sotto-diagnosticati e quindi sotto-trattati (5). Le poche eccezioni positive sono il 71% diagnosticato nei Paesi Bassi, il 43% in Norvegia, il 19% in Islanda, il 13% in Svizzera, il 12% nel Regno Unito e il 6% in Spagna. Ad oggi, pero, la prevalenza di FH non è stata valutata direttamente in un campione non selezionato dalla popolazione generale. Utilizzando il “Copenhagen General Population Study” (6), un campione non selezionato della popolazione generale europea che comprende 69.016 partecipanti, la condizione di FH eterozigote e stata diagnosticata in base ai criteri del Dutch Lipid Clinic Network (DLCN) (Box 1).
La prevalenza di individui classificati con FH certa o FH probabile (criteri DLCN con punteggio >5 punti) era pari a 0,73% (1/137), con FH possibile (criteri DLCN con punteggio 3-5 punti) 6,3% (1/16) e con FH improbabile (Criteri DLCN <3 punti) 93% (6). E interessante notare che la prevalenza di FH certa o probabile era simile per le donne e gli uomini di eta inferiore ai 60 anni; al contrario, al di sopra dei 60 anni, piu donne che uomini erano in questa categoria. Questi risultati suggeriscono che molti uomini con FH erano morti in età più giovane, come si e visto anche in uno studio di prevalenza condotto nel Regno Unito (7). Per confronto, la prevalenza di FH probabile secondo i criteri MEDPED (“Make Early Diagnosis Prevent Early Deaths”) era 0,80% (1/128). Dei soggetti con FH certa o probabile secondo i criteri DLCN, circa il 50% avevano probabilmente una mutazione causativa. Sulla base di estrapolazioni di queste prevalenze stimate fra 1/500-1/137, nel mondo tra 14 e 50 milioni di persone sarebbero affetti da FH; nella sola Europa si stima che questa condizione interessi tra 1,8 e 6,5 milioni di persone. (Consensus LINEE GUIDA CLINICHE PER LA PREVENZIONE DELLA CARDIOPATIA ISCHEMICA nella ipercolesterolemia familiare ANMCO, SIMG e SISA 2013 , Giornale Italiano dell’ateroclerosi suppl1, 2013)
La diagnosi di FH
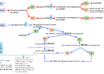
La diagnosi di FH si basa su tre criteri:
- Biochimico, come da nota 13 AIFA
- LDL > 190 mg\dl + un familiare con lo stesso problema; se quest’ultimo è assente o non identificabile, si possono utilizzare in alternativa la presenza di xantomi tendinei o la familiarità per eventi di cardiopatia ischemica precoce < 55 anni x i maschi < 60 anni per le femmine
- Presenza di Grave ipercolesterolemia in un bambino prepubere (oltre il 95° per età (vedi tabella)
- A punteggio (criteri clinici e biochimici) con il Dutch Lipid Clinic Network (DLCN) e i valori di LDL secondo l’US MEDPED Program vedi tabelle successive:


- Genetico
Problemi operativi in MG per la diagnosi di FH.
Le criticità sono di tre tipi:- il basso livello di “sospetto diagnostico” per alcune forme di FH bordeline
- l’oggettiva difficoltà di identificare in certi casi la presenza di ipercolesterolemia e\o di cardiopatia ischemica precoce nei familiari del paziente
- l’assenza di una specifica Codifica ICD9 poiché il codice (272.0) è comune con altre forme meno gravi di ipercolesterolemia (es. la poligenica) che impedisce di calcolare con precisione la prevalenza del problema e quindi la appropriata diagnosi (ciò apparentemente potrebbe determinare una sovra-diagnosi).
In un campione di 800 medici Health Search – IMS HEALTH LPD la Prevalenza di Ipercolesterolemia familiare con codice ICDIX CM “272.0/09” (che permette di identificare in modo puntuale e specifico il problema IF al 31/12/2014) è risultata essere del 4,7%, a dimostrazione di criteri diagnosi applicati forse in modo non del tutto appropriato. (vedi tabella seguente)

Prevalenza di Ipercolesterolemia familiare con codice 272.0/09 al 31/12/2014 in un campione di 800 medici Health Search – IMS HEALTH LPD
Lo screening
L’unico modo per diagnosticare precocemente la FH è sottoporre a screening la popolazione a Rischio, compito soprattutto del MMG.
I criteri per lo screening sono:
- Presenza di FH in membri della famiglia;
- Colesterolo plasmatico ≥8 mmol/L (≥310 mg/dL) in un soggetto adulto o in un membro adulto della famiglia (o >95° percentile per età e sesso specifico per il Paese);
- Colesterolo plasmatico ≥6 mmol/L (≥230 mg/dL) in un bambino o in un bambino membro della famiglia (o >95° percentile per età e sesso specifico per il Paese);
- CHD prematura nel soggetto o in un membro della famiglia; L’evento “prematuro” si presenta prima dei 55 anni nei maschi e prima dei 60 anni nelle femmine tra i parenti di primo grado e nei parenti di secondo grado, le età corrispondenti sono 50 e 55 anni
- Xantomi tendinei nel soggetto o in un membro della famiglia;
- Morte cardiaca improvvisa prematura in un membro della famiglia.
Il MMG può attuare lo screening secondo il metodo opportunistico.
Obiettivi del progetto
Il Progetto SIMG si propone di:
- aiutare i medici MMG a identificare i casi sospetti di FH x la loro storia clinica personale o per familiarità (vedi criteri screening)
- supportare i medici nella diagnosi di FH stimolandoli ad applicare i criteri diagnostici di FH (Criteri AIFA, DLCN e US MEDPED program)
- migliorare la gestione dei soggetti con FH sia attraverso l’appropriato trattamento con farmaci ipocolesterolizzanti, sia la verifica dell’aderenza alla terapia, sia il raggiungimento dei target terapeutici
Strumenti tecnologici utilizzati:
- CDSS (Supporto clinico-decisionale nella Cartella Clinica)
- MilleGPG (Supporto di Governo Clinico)
CDSS (Clinical Decision Support System)
E’ un software interattivo progettato per assistere i medici di medicina generale nella formulazione della diagnosi e nel governo clinico delle cure primarie. Esso assiste i medici attraverso degli avvisi e delle funzioni di supporto, nel caso della FH si manifesta attraverso la comparsa di un “alert” nei soggetti che hanno anche solo una stigmate di FH (vedi criteri per lo screening). In questi casi nel C-DSS, compare il messaggio “rischio di ipercolesterolemia familiare”. Il medico potrà in questi casi inserire automaticamente nella lista dei problemi la diagnosi sospetta di FH e\o prescrivere e stampare una ricetta con l’assetto lipidico.
In un soggetto con diagnosi già accertata di FH il C-DSS consente di:
- Monitorare la presenza di una terapia con statine e la sua persistenza nel tempo
- Monitorare l’appropriato raggiungimento dei target di LDL (< 100 in assenza di eventi pregressi, < 70 se già eventi)
MilleGPG
In MilleGPG per l’audit singolo e di gruppo sono stati inseriti i seguenti indicatori:
- Soggetti con probabile diagnosi di ipercolesterolemia familiare
- Soggetti con diagnosi codificata di ipercolesterolemia familiare
- Soggetti con diagnosi di ipercolesterolemia familiare in terapia con statine
- Soggetti con diagnosi di ipercolesterolemia familiare senza diagnosi di DM e\o Cardiopatia ischemica con ultimo LDL < 100 mg\dl (a target)
- Soggetti con diagnosi di ipercolesterolemia familiare con diagnosi di DM e\o Cardiopatia ischemica con ultimo LDL < 70 mg\dl (a target)
- Soggetti con diagnosi di ipercolesterolemia familiare senza diagnosi di DM e\o Cardiopatia ischemica con ultimo LDL >= 100 mg\dl (non a target)
- Soggetti con diagnosi di ipercolesterolemia familiare con diagnosi di DM e\o Cardiopatia ischemica con ultimo LDL => 70 mg\dl (non a target)
Conclusioni
Pur essendo una patologia di “nicchia” per la sua bassa prevalenza nella popolazione, il rischio cardiovascolare elevato dei soggetti affetti e la loro conseguente probabilità di eventi fatali e non fatali, connota la FH come problema di grande rilevanza in medicina generale. Gli obiettivi del MMG sono prima di tutto la determinazione della prevalenza nella propria popolazione di assistiti, la caratterizzazione dei pazienti con FH dal punto di vista clinico e, se possibile, genetico, e la gestione di questi malati nel follow up e nella terapia.
Bibliografia
- Goldstein JK, Hobbs HH, Brown MS. Familial hypercholesterolemia. In: Scriver CR, Beaudet AL, Sly WS, Valle D, eds. The metabolic & molecular bases of inherited disease. 8th ed. New York: McGraw-Hill. 2001; 2863-2913.
- Austin MA, Hutter CM, Zimmern RL, Humphries SE. Genetic causes of monogenic heterozygous familial hypercholesterolemia: a HuGE prevalence review. Am J Epidemiol. 2004; 160: 407-420.
- Versmissen J, Oosterveer DM, Yazdanpanah M, Defesche JC, Basart DC, Liem AH, Heeringa J, Witteman JC, Lansberg PJ, Kastelein JJ, Sijbrands EJ. Efficacy of statins in familial hypercholesterolaemia: a long term cohort study. BMJ. 2008; 337: a2423.
- Marks D, Thorogood M, Neil HA, Humphries SE. A review on the diagnosis, natural history, and treatment of familial hypercholesterolaemia. Atherosclerosis. 2003; 168: 1-14.
- World Health Organization. World Healths Statistics 2012. Internet. https://www.who.int. int/gho/publications/world_health_statistics/ 2012/en/ (9 October 2012).
- Benn M, Watts GF, Tybjaerg-Hansen A, Nordestgaard BG. Familial hypercholesterolemia in the danish general population: prevalence, coronary artery disease, and cholesterol-lowering medication. J Clin Endocrinol Metab. 2012; 97: 3956-3964.
- Neil HA, Hammond T, Huxley R, Matthews DR, Humphries SE. Extent of underdiagnosis of familial hypercholesterolaemia in routine practice: prospective registry study. BMJ. 2000; 321: 148.